La prophylaxie pré-exposition mensuelle 
Chasity
Andrews, de l’Institut de recherche Aaron Diamond de New York, et
Gerardo-Garcia-Lerma, du CDC d’Atlanta, présentent à CROI 2014. Photo by Liz
Highleyman, hivandhepatitis.com.
De nouvelles
recherches sur des singes suggèrent que la prophylaxie pré-exposition (PrEP)
par injection pourrait être possible.
Deux études distinctes ont montré que l’injection
d’un inhibiteur de l’intégrase, le
GSK744LA, offrait une protection de longue durée contre le VIH.
Dans une étude, une seule dose offrait une
protection pendant une moyenne de 8 semaines. Les résultats d’une deuxième
étude ont montré qu’aucun des singes ayant reçu le médicament n’a contracté le
VIHS (un virus qui imite chez les singes le parcours de l’infection au VIH), et
les taux médicamenteux se sont maintenus à un niveau potentiellement protecteur
jusqu’à 5 semaines après la dernière injection. En fonction de ces résultats,
les chercheurs ont suggéré qu’une injection mensuelle avec cette molécule
pourrait suffire pour protéger contre le VIH.
Les premières études sur l’homme évaluant
l’efficacité du GSK744LA injectable en PrEP
commenceront cette année.
Le taux de VIH parmi les jeunes HSH noirs aux Etats-Unis Plus
de 12% des jeunes noirs qui ont des rapports sexuels avec des hommes (HSH)
contractent le VIH tous les ans, ont montré les recherches menées à Atlanta en
Georgia.
Ce taux de nouvelles infections est comparable à celui des épidémies les
plus terribles dans les pays aux ressources limités.
562 HSH, noirs et blancs, âgés de 18 à 39 ans ont participé à cette étude.
Ils étaient séronégatifs au début de l’étude et leurs risques d’infection au
VIH ont été suivis pendant deux ans.
Dans l’ensemble, 6,6% des hommes noirs sont devenus séropositifs par
rapport à 1,7% des blancs.
Parmi les noirs, l’incidence du VIH était particulièrement élevée parmi les
hommes âgés de 25ans ou moins (12%). L’incidence correspondante chez les jeunes
blancs était de 1%
Les chercheurs ont calculé que ce taux d’incidence signifiait qu’un HSH
noir qui été devenu sexuellement active à 18 ans avait 60% de chances d’avoir
contracté le VIH à 30ans.
Des partenaires sexuels appartenant exclusivement à la communauté noire,
l’absence d’assurance-santé et un taux élevé d’incarcération figurent parmi les
raisons pouvant expliquer ce taux élevé parmi les jeunes hommes noirs.
Les décès maternels en Afrique du Sud 
Le taux de transmission du VIH de la mère à l’enfant a chuté en Afrique du
Sud, mais cette chute n’a pas été pas
accompagnée d’amélioration dans la mortalité maternelle, a montré une étude conduite dans un
hôpital à Johannesburg.
Les chercheurs ont analysé les données recueillies sur une période de 15
ans. Entre 1997 et 2012, l’hôpital a vu naître entre 17 000 et 23 000 bébés.
Environ 23% des femmes qui ont accouché à l’hôpital en 2012 étaient
séropositives; par comparaison, en 2004 ce chiffre avait culminé à 31%.
589 décès au total ont été identifiés pendant la période d’étude parmi les
mères qui avaient récemment accouché. Un tiers de ces décès n’étaient pas
associés à leur grossesse. La proportion des femmes décédées qui étaient
séropositives a augmenté de 54% en 2003-2008 à 66% en 2011-2012, un chiffre
bien supérieur à la prévalence locale du VIH.
L’audit a constaté que la proportion des décès maternels dus au VIH depuis
2007 n’avait pas du tout changé, et que plus des trois-quarts des femmes
séropositives décédées n’avaient jamais commencé le traitement antirétroviral.
La plupart des décès (54% en 2011-2012) parmi les femmes séropositives
n’étaient pas liés à la grossesse. Les causes les plus fréquentes de décès
étaient une infection respiratoire et la tuberculose. Parmi les causes de décès
liées à la grossesse, les hémorragies et la septicémie étaient les plus fréquentes.
La proportion de diagnostics positifs chez les femmes a augmenté de 54 à
66% au cours de la période d’étude, mais ce taux de dépistage était toujours
bien en dessous du taux nécessaire à l’élimination
de la transmission verticale du VIH (transmission de la mère à l’enfant).
Le taux de transmission verticale a chuté de 7 à 1,5%, mais la proportion
de femmes qui prenaient un traitement anti-VIH (seulement 23% en 2011-2012)
s’est très peu améliorée.
Les trois-quarts des femmes qui sont décédées avaient un taux de cellules
CD4 inférieur à 200 cellules/mm3.
Les décès lies au VIH semblent être restés élevés en raison d’un
manque d’engagement dans les soins et de l’absence de traitement.
Le traitement anti-VIH – Le traitement antirétroviral de première intention 
François
Raffi de l’hôpital universitaire de Nantes, France, présente à CROI 2014. Photo
de Liz Highleyman, hivandhepatitis.com.
Les directives de
traitement anti-VIH ont toujours recommandé une multithérapie antirétrovirale
constituée de deux inhibiteurs nucléosidiques/nucléotidique de la transcriptase
inverse et d’un autre médicament appartenant à une classe distincte, telle
qu’un inhibiteur non-nucléosidique de la transcriptase inverse ou un inhibiteur
de protéase.
Cependant, les
INTI provoquent des effets secondaires et des toxicités chez certains patients,
et l’arrivée de nouvelles classes antirétrovirales permet une plus grande
flexibilité pour créer un régime thérapeutique sans INTI.
Une étude rapportée pendant la
conférence a montré qu’un régime thérapeutique sans INTI, à base de raltégravir
(Isentress) et de darunavir
potentialisé (Prezista) est aussi
efficace qu’un traitement antirétroviral contenant du ténofovir et du FTC, les
INTI combinés dans le Truvada, chez les personnes qui prennent un traitement
anti-VIH pour la première fois.
805 personnes
séropositives n’ayant jamais pris de traitement anti-VIH auparavant ont
participé à cette étude, conduite dans 15 pays européen. Les participants ont
été assignés au hasard pour prendre du darunavir potentialisé au ritonavir avec,
soit 400mg de raltégravir deux fois par jour, soit du Truvada une fois par
jour. Ils ont été suivis pendant 96 semaines.
Les chercheurs
ont défini les critères d’échec du traitement, comme étant: un changement de
traitement en raison d’une réponse insuffisante avant la 32ème
semaine et une charge virale supérieure à 50 copies/ml après la 32ème
semaine. Selon ces critères, à la 96ème
semaine, le raltégravir s’est avéré ne pas être inférieur au Truvada. Les
probabilités de remplir un de ces critères étaient de 17% pour le raltégravir
et de 14% pour le Truvada, mais ces différences ne sont pas statistiquement
significatives.
En fonction de
leurs résultats, les chercheurs ont conclu que le raltégravir avec du
darunavir/ritonavir “représentait une alternative au ténofovir/FTC plus
darunavir/ritonavir.
Le traitement anti-VIH – Une nouvelle classe de médicaments 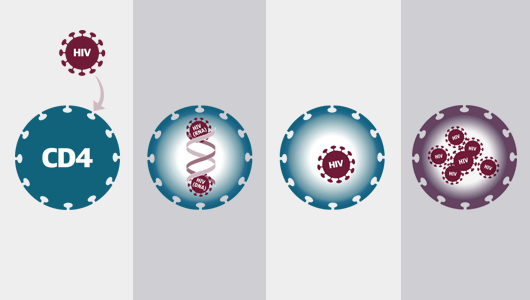
Détails
du feuillet de NAM Comment fonctionne le
traitement, montrant les différentes étapes du cycle de vie du VIH, ciblées
par les médicaments antirétroviraux. Voir Le B.A.ba du VIH (The basics)
Le traitement du
VIH combine des médicaments de classes distinctes, qui interfèrent avec les
différentes étapes du cycle de vie viral, mais aucun des médicaments en
existence ne cible la première étape: l’attachement initial du virus sur une
cellule hôte vulnérable.
La conférence a appris qu’une
multithérapie utilisant un nouvel inhibiteur d’attachement a montré une bonne
innocuité et efficacité, offrant la promesse d’une nouvelle classe
antirétrovirale qui pourrait être particulièrement bénéfique aux personnes
ayant développé une résistance étendue aux médicaments actuels.
Un essai multinational évaluant l’innocuité et
l’efficacité d’un inhibiteur d’attachement, connu pour l’instant sous le nom de
BMS-663068, a recruté 253 patients habitués aux traitements. Les participants
avaient un taux moyen de cellules CD4 de 230 cellules/mm3 et
beaucoup avaient vu leur traitement échouer avec des traitements de première
instance et de deuxième instance.
Environ la moitié
des participants avaient un VIH ayant au moins une mutation importante de
résistance, mais pour être acceptés dans l’étude, ils devaient avoir un VIH qui
était toujours sensible au raltégravir (Isentress),
au ténofovir (Viread, également
présent dans certaines co-formulations), et à l’atazanavir (Reyataz).
Les participants
ont été randomisés en 5 groupes, quatre groupes ont pris des doses différentes
du médicament à l’essai et un groupe de contrôle a pris de l’atazanavir
potentialisé au ritonavir. Tous les groupes ont aussi pris du raltégravir et du
ténofovir.
A la 24ème
semaine, tous les groupes ont eu des résultats similaires: 80% des personnes prenant
400mg deux fois par jour, 69% des personnes prenant 800mg deux fois par jour,
77% des personnes prenant 600mg une fois par jour et 72% prenant 1200mg deux
fois par jour, ont atteint une charge virale inférieure à 50 copies/ml par
rapport à 75% des personnes du groupe de contrôle de l’atazanavir.
En général,
BMS-663068 a été bien toléré à toutes les doses et il n’y a pas eu
d’indications concernant des problèmes d’innocuité.
L’évolution des cancers 
Diapositives
de la présentation d’Anna Coghill, de l’Institut national du Cancer des
Etats-Unis, à CROI 2014.
La mortalité associée au cancer est
plus élevée chez les personnes séropositives, comparativement aux personnes
séronégatives, montrent de nouvelles recherches américaines.
Les chercheurs
n’en comprennent pas vraiment les raisons, mais pensent que les différences
dans la prise en charge médicale et un effet lié au VIH pourraient en être la
cause.
De nombreuses personnes
séropositives ont une espérance de vie normale.
Mais des
recherches précédentes ont observé que le taux des cancers non liés au SIDA
était plus élevé chez les personnes séropositives par rapport à la population
générale.
Maintenant, les
chercheurs veulent savoir si le VIH a des conséquences sur la survie après un
diagnostic de cancer.
Ils ont par
conséquent comparé les taux de survie entre les personnes séropositives et les
personnes séronégatives après le diagnostic de 14 cancers communs: cancer oropharyngée,
du colon et du rectum, de l’anus, du foie, du
pancréas, du larynx, du poumon, mélanome,
du sein, du col de
l’utérus, de la prostate, des reins et du bassin, lymphome
hodgkinien et lymphome B diffus.
Le taux de
mortalité était élevé pour 9 de ces tumeurs malignes parmi les personnes
séropositives. Pour le cancer du sein, le risque était accru de 270%, de 80%
pour le cancer de la prostate, et de 25% pour le cancer des poumons.
Mais pourquoi? Un
dépistage insuffisant et un taux inférieur d’orientation vers les traitements
peuvent expliquer les différences. Les délégués ont également émis l’hypothèse selon
laquelle une moins bonne réponse à la chimiothérapie et l’abandon des soins VIH
pourraient également être responsables.
|










Rejoignez NAM sur Facebook : Découvrez tous nos passionnants projets, nos dernières réussites et les nouveaux développement du monde de NAM.
Suivez NAM sur Twitter pour les liens vers les toutes dernières nouvelles publiées par nos éditeurs concernant les développements importants et les conférences en temps réels. Nos fils d’info sont liés à www.twitter.com/aidsmap_news et vous pouvez également suivre nos tweets sur www.twitter.com/aidsmap.
Suivez toutes nos nouvelles sur la conférence en vous inscrivant à nos flux RSS.