Profilaxis preexposición de administración mensual 
Chasity
Andrews, del Instituo de Investigación Aaron Diamond de Nueva York, y
Gerardo-García-Lerma, de los Centros para el Control de Enfermedades [CDC] de
Atlanta, en su presentación en la CROI 2014. Foto: Liz Highleyman,
hivandhepatitis.com.
El uso de una profilaxis preexposición (PPrE) inyectable podría constituir una
estrategia viable, según
se extrae de los resultados de las nuevas investigaciones realizadas con monos.
Dos estudios distintos han evidenciado que la
inyección de GSK744LA (un inhibidor de
la integrasa experimental) es capaz de ofrecer una protección
duradera frente al VIH.
En uno de ellos, la inyección de una única dosis
ofreció protección durante un promedio de ocho semanas. Por su parte, los datos
del segundo estudio evidenciaron que ninguno de los monos que recibió el
fármaco se infectó al ser expuesto al VIHS (un virus híbrido que tiene una
pauta de infección en monos similar a la del VIH en humanos) y los niveles del
medicamento se mantuvieron en un nivel potencialmente protector transcurridas
hasta cinco semanas después de la última inyección. A raíz de estos resultados,
el equipo de investigadores ha sugerido que las inyecciones mensuales con esta
sustancia podrían bastar para proteger frente a la infección por VIH.
Los primeros estudios en humanos para valorar la eficacia del fármaco
inyectable GSK744LA como profilaxis
preexposición en humanos comenzarán este año.
Incidencia de VIH entre HSH jóvenes negros en EE UU Más
del 12% de los hombres que practican sexo con otros hombres (HSH) jóvenes de
etnia negra adquieren el VIH cada año, según revela un estudio realizado en
Atlanta (Georgia, EE UU).
Esta tasa de nuevas infecciones es de una magnitud similar a la de las
peores epidemias de VIH observadas en entornos con recursos limitados.
En el estudio participaron 562 HSH, tanto de etnia blanca como negra, en la
franja de edad de 18 a 39 años. Ninguna de estas personas tenía VIH al inicio
del estudio y recibieron un seguimiento a lo largo de un periodo de dos años
para comprobar su riesgo de adquirir el virus.
En total, el 6,6% de los hombres negros recibieron un diagnóstico de VIH,
frente al 1,7% en el caso de los hombres blancos.
Entre los hombres de etnia negra, la incidencia de VIH fue especialmente
elevada entre los más jóvenes (de 25 años o menos), llegando a una tasa del 12
%. Por su parte, la tasa de incidencia en la misma franja de edad de los
hombres blancos fue del 1,0%.
Según el equipo de investigadores, estas tasas de incidencia implican que
un HSH negro que inicie su actividad sexual a los 18 años tendría un 60% de
probabilidades de haber adquirido el VIH para cuando llegue a los 30 años.
Entre las explicaciones ofrecidas para esta elevada tasa de incidencia
entre los jóvenes negros estuvieron el haber tenido parejas sexuales
exclusivamente de la comunidad negra, la falta de seguro sanitario y la gran
tasa de encarcelamientos en esta población.
Mortalidad materna en Sudáfrica 
Las tasas de transmisión del VIH de madre a hijo se han reducido en
Sudáfrica, pero este dato no ha venido acompañado de una mejora en las tasas de
mortalidad materna, según revela un estudio llevado a
cabo en un hospital de Johannesburgo.
El equipo de investigadores analizó datos recogidos a lo largo de 15 años.
Entre 1997 y 2012, en el hospital nacieron entre 17.000 y 23.000 bebés anuales.
Aproximadamente el 23% de las mujeres que dieron a luz en el hospital en
2012 tenían VIH. En comparación, en 2004 se registró un máximo de casi el 31%.
Durante el período de estudio se registró un total de 589 fallecimientos
entre las madres que acababan de parir. Más de un tercio de dichas muertes no
estuvieron relacionadas con el propio embarazo. La proporción de mujeres con
VIH que murieron aumentó desde un 54% en 2003-08 a un 66% en 2011-12, un valor
muy por encima de la prevalencia local del virus.
El análisis de los datos determinó que no se había producido ningún cambio
en la proporción de muertes maternas relacionadas con el VIH desde el año 2007.
Además, más de las tres cuartas partes de las mujeres con VIH fallecidas jamás
habían tomado la terapia antirretroviral.
La mayor parte de los fallecimientos (54 % en 2011-12) registrados entre
las madres con VIH no estuvieron relacionados con el embarazo, siendo las
infecciones respiratorias y la tuberculosis las dos causas de muerte más comunes. Por
su parte las hemorragias y las sepsis fueron las causas de muerte más
habituales relacionadas con el embarazo.
La proporción de mujeres que se sometieron a la prueba del VIH pasó del 54%
al 66% a lo largo del período de estudio, pero esta tasa de cribado aun quedó
muy por debajo del nivel necesario para eliminar
la transmisión vertical del VIH (transmisión de madre a hijo).
La tasa de transmisión vertical del VIH descendió del 7% al 1,5 %, pero no
se observaron grandes mejoras en la proporción de mujeres que tomaban terapia
antirretroviral (sólo el 23% en 2011-12).
Tres cuartas partes de las mujeres que fallecieron tenían un recuento
de CD4 inferior a 200
células/mm3. La tasa de muertes relacionadas con el VIH parece
haberse mantenido elevada debido a la
mala integración de las mujeres en los servicios de atención médica y a la
falta de tratamiento.
Tratamiento contra el VIH: Fármacos antirretrovirales de primera línea 
François
Raffi, del Hospital Universitario de Nantes (Francia), en su presentación en la
CROI 2014. Foto: Liz Highleyman, hivandhepatitis.com.
Históricamente,
las directrices de tratamiento antirretroviral contra el VIH han recomendado el
uso de una terapia combinada consistente en un par de inhibidores de la
transcriptasa inversa análogos de nucleósido/nucleótido de (ITIN) más un tercer
fármaco de una familia de fármacos diferente, como por ejemplo un inhibidor de
la transcriptasa inversa no análogo de nucleósido (ITINN) o un inhibidor de la
proteasa.
Sin embargo, los
ITIN provocan efectos secundarios y toxicidades en algunos pacientes, por lo
que la llegada de nuevas familias de antirretrovirales ofrece una mayor
flexibilidad a la hora de pautar regímenes sin ITIN.
Los resultados de un estudio
presentado en la conferencia han demostrado que un régimen sin ITIN compuesto
por raltegravir (Isentress) más darunavir potenciado por
ritonavir (Prezista/Norvir) funcionó igual de bien que una
terapia antirretroviral con los ITIN tenofovir y emtricitabina (los fármacos
incluidos en Truvada) en las personas que comenzaban el
tratamiento antirretroviral por primera vez.
El ensayo se
llevó a cabo en 15 países europeos y en él participaron 805 personas con VIH
que no habían tomado previamente un tratamiento antirretroviral. Los
participantes fueron distribuidos de forma aleatoria para recibir 400mg de
raltegravir dos veces al día o Truvada una vez al día, en ambos casos
acompañados por darunavir potenciado con ritonavir. Estas personas recibieron
seguimiento durante 96 semanas.
Entre los
criterios definidos para el fracaso de tratamiento por el equipo de
investigadores se incluyó el tener que cambiar de tratamiento debido a una
respuesta insuficiente antes de la semana 32 y tener una carga viral por encima
de 50 copias/mL después de la semana 32. Según estos criterios, a la semana 96,
raltegravir demostró no ser inferior a Truvada. La probabilidad de
cumplir uno de dichos criterios fue del 17% en el caso de raltegravir y del 14%
en el de Truvada, aunque esta diferencia no fue estadísticamente
significativa.
A raíz de estos
resultados, el equipo de investigadores concluyó que el uso de raltegravir más
darunavir/ritonavir "supone una alternativa" a
tenofovir/emtricitabina más darunavir/ritonavir.
Tratamiento contra el VIH: Nueva familia de fármacos 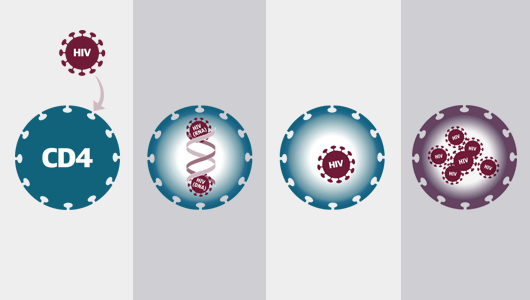
Detalle
del folleto de NAM How treatment works
(cómo funciona el tratamiento), en donde se muestran las distintas etapas del
ciclo vital del VIH sobre las que actúan los fármacos antirretrovirales.
Véase www.aidsmap.com/thebasics
El tratamiento
antirretroviral combina fármacos de diferentes familias, que actúan sobre
diferentes fases del ciclo de reproducción del VIH, pero ninguno de los
fármacos existentes actúa sobre la primera etapa, el acoplamiento inicial del
virus a una célula huésped vulnerable.
En la conferencia se presentaron
datos que ponen de evidencia que una terapia combinada en la que se incluyó un
novedoso inhibidor del acoplamiento del VIH demostró tener un buen perfil de
seguridad y eficacia. Esto supone la promesa de una nueva familia de fármacos
antirretrovirales que podría ser particularmente beneficiosa para aquellas
personas cuyo virus presenta resistencia múltiple a los fármacos actualmente
disponibles.
En el ensayo realizado
en varios países para evaluar la seguridad y eficacia del inhibidor del
acoplamiento (actualmente conocido como BMS- 663068) participaron 253 personas
con experiencia en tratamiento. Los participantes tenían un recuento promedio
de CD4 de unas 230 células/mm3 y muchas de estas personas habían
experimentado un fracaso terapéutico con la primera o segunda línea de
tratamiento antirretroviral.
El virus de
aproximadamente la mitad de los participantes presentaba al menos una mutación
de resistencia importante, pero para poder ser elegido para el estudio, las
personas tenían que tener un VIH que fuera sensible a raltegravir (Isentress),
tenofovir (Viread, y también coformulado con otros fármacos bajo otras
marcas) y atazanavir (Reyataz).
Los participantes
fueron distribuidos de forma aleatoria en cinco grupos. Cuatro de estos grupos
tomaron diferentes dosis del fármaco del ensayo y el quinto grupo fue el de
control, donde los participantes recibieron atazanavir potenciado con
ritonavir. Además, a las personas de todos los grupos se les dio raltegravir y
tenofovir para completar la terapia combinada.
A la semana 24,
todos los grupos de dosificación presentaban unos resultados similares: el 80%
de las personas que tomaron 400mg de BMS-663068 dos veces al día, el 69% de los
que tomaron 800mg dos veces al día, el 77% de los que tomaron 600mg una vez al
día y el 72% de los que tomaron 1.200mg dos veces al día presentaban una carga
viral inferior a 50 copias/mL, frente al 75% de las personas en el brazo de control
de atazanavir.
En general, la
toma de BMS-663068 se toleró bien en todas las dosis y no se registraron
problemas de seguridad importantes.
Pronóstico de cáncer 
Diapositivas
de la presentación de Anna Coghill, del Instituto Nacional sobre el Cáncer de
EE UU, realizada en la CROI 2014.
La mortalidad asociada al cáncer es
mayor en personas que viven con VIH que en las que no tienen el virus, según
concluye un nuevo estudio estadounidense.
Los investigadores no tienen claras las razones subyacentes de esta
observación, pero creen que entre las causas podrían estar las diferencias en
la atención clínica y un efecto del propio virus.
Muchas personas que viven
con VIH disfrutan, hoy en día, de una esperanza de vida normal. No obstante, estudios realizados hace
tiempo mostraron que las tasas de algunos cánceres no definitorios de sida son mayores entre
personas con VIH que entre la población general.
En el presente estudio, el equipo de científicos decidió comprobar si el
VIH influía sobre las tasas de supervivencia tras un diagnóstico de cáncer.
Para ello, compararon las tasas de supervivencia de personas con VIH con
las de aquellas no infectadas, en ambos casos tras el diagnóstico de 14
cánceres frecuentes: orofaríngeo, colorrectal, anal, hepático, pancreático, de laringe, de pulmón, melanoma, de mama, de cuello de
útero, de próstata, renal,
de pelvis, linfoma
de Hodgkin, linfoma de células B difusas.
Las tasas de mortalidad fueron elevadas entre aquellas personas con VIH que
habían recibido el diagnóstico de nueve de estos cánceres. En el caso de cáncer
de mama, el riesgo se incrementó en un 270%; en el caso de cáncer de próstata,
en un 80% y en el caso de cáncer de pulmón, en un 25%.
Pero, ¿por qué? Un cribado inadecuado del cáncer y unas menores tasas de
derivación a los especialistas para recibir tratamiento podrían explicar las
diferencias. Los delegados también barajaron como posibles causas el hecho de
que las personas con VIH podrían responder peor a la quimioterapia y también
una posible desatención de la infección por VIH tras el diagnóstico del cáncer.
|









 Traducción:
Traducción: 
Puedes conectarte con NAM en Facebook: Así, podrás mantenerte al día de todos los emocionantes proyectos, últimos logros y nuevos acontecimientos que se producen en el mundo de NAM.
Puedes hacerte seguidor de NAM en Twitter para recibir enlaces a noticias frescas de nuestros editores sobre desarrollos y conferencias clave mientras suceden. Nuestra fuente de noticias (news feed) está enlazada con www.twitter.com/aidsmap_news y también enviamos mensajes desde www.twitter.com/aidsmap.
Puedes seguir todas las noticias de la conferencia suscribiéndote a nuestro canal de RSS.