Profilaxia pré-exposição mensal 
Chasity
Andrews, do Aaron Diamond Research
Institute em Nova Iorque, e Gerardo-Garcia-Lerma, do Centers for Disease Control em Atlanta, durante a apresentação do
CROI 2014. Fotografia de Liz Highleyman, hivandhepatitis.com.
A profilaxia pré-exposição (PrEP)
por via injetada pode ser possível, segundo
uma nova investigação que envolveu símios.
Dois estudos
independentes demonstraram que a administração por via injetada do inibidor da
integrase em investigação, o GSK744LA, forneceu proteção de longa duração contra a infeção pelo VIH.
Num dos estudos, uma única dose foi protetora durante uma
média de oito semanas. Os resultados do segundo estudo demonstraram que nenhum
dos macacos que recebeu o medicamento, ficou infetado quando exposto ao VIS (um
vírus que imita o curso da infeção pelo VIH em macacos), e os níveis do
medicamento permaneceram em níveis protetores até cinco semanas após a última
injeção. Com base nestes resultados, os investigadores sugerem que injeções
mensais com o fármaco podem ser suficientemente protetoras contra a infeção
pelo VIH.
Os primeiros ensaios clínicos em humanos para avaliar a
eficácia da PrEP com o injetável GSK744LA começam este ano.
Taxas do VIH entre HSH negros nos E.U.A. Mais
de 12% dos jovens negros que têm sexo com homens (HSH) adquiriram a infeção
pelo VIH, segundo demonstra uma investigação conduzida em Atlanta, Georgia.
Esta taxa de
novas infeções é comparável às taxas observadas em países com as piores
epidemias do VIH, em locais de recursos limitados.
A
investigação envolveu 562 HSH negros e caucasianos, com idades compreendidas
entre os 18 e 38 anos, seronegativos para o VIH no início do estudo. O risco de
adquirirem a infeção pelo VIH foi monitorizado durante dois anos.
No total, 6,6%
dos homens negros foram recém-diagnosticados com infeção pelo VIH comparados a
1,7% dos homens caucasianos.
Entre os
homens negros, a incidência do VIH foi especialmente elevada nas pessoas com 25
anos ou mais novas – 12%. A incidência correspondente no grupo dos homens
caucasianos foi de 1,0%.
Os
investigadores calcularam que esta taxa de incidência significou que os HSH
negros que se tornaram sexualmente ativos aos 18 anos tinham 60% de
probabilidade de adquirirem a infeção pelo VIH até aos 30 anos.
As
explicações para esta elevada taxa entre os homens negros incluíram terem
relações sexuais exclusivamente com a comunidade negra, ausência de seguros de
saúde e elevada taxa de reclusão.
Mortes maternas na África do Sul 
As taxas de
transmissão da infeção pelo VIH de mãe-filho desceram na África do Sul, mas tal
não foi acompanhado pela melhoria da mortalidade nos cuidados maternos, segundo foi demonstrado num estudo
conduzido num hospital em Joanesburgo.
Os
investigadores analisaram os dados recolhidos durante 15 anos. Entre 1997 e
2012, nasceram anualmente entre 17 000 e 23 000 bebés.
Aproximadamente
23% das mulheres que pariram no hospital em 2012 estavam infetadas pelo VIH, em
comparação com um pico de quase 31% em 2004.
Um total de
589 mortes em mulheres que tinham recentemente parido foi identificado durante
este período. Mais de um terço das mortes não foi relacionado com a gravidez. A
proporção de mulheres seropositivas para o VIH que morreram aumentou de 54% em
2003-2008 para 66% em 2011-2013, muito além da prevalência do VIH local.
A auditoria
constatou que não ocorreu mudança na proporção de mortes maternas causadas pela
infeção pelo VIH desde 2007, e mais de três quartos das mulheres seropositivas
para o VIH que morreram nunca tinham iniciado o tratamento antirretroviral.
A maioria das
mortes (54% em 2011-12) entre mães seropositivas para o VIH não estava
relacionada com a gravidez, sendo as infeções respiratórias e tuberculose
(TB) as causas mais comuns. As causas mais comuns de morte relacionadas com
a gravidez foram a hemorragia e septicemia.
A proporção
de mulheres testadas para o VIH aumentou ao longo do período do estudo de 54
para 66%, mas este aumento permaneceu abaixo do nível necessário para erradicar
a transmissão vertical da infeção pelo VIH (transmissão mãe-filho).
A taxa de transmissão
vertical desceu de 7 para 1,5%, mas houve poucas melhorias na proporção de
mulheres sob terapêutica antirretroviral – apenas 23% em 2011-12.
Três quartos das mulheres que morreram tinham contagem de células
CD4 abaixo de 200 células/mm3. As mortes relacionadas com a
infeção pelo VIH parecem ter permanecido elevadas devido à falta de envolvimento
nos cuidados de saúde e à falta de tratamento.
Tratamento antirretroviral – tratamento de primeira linha 
François
Raffi, da University Hospital em
Nantes, França, durante a apresentação no CROI 2014. Fotografia de Liz
Highleyman, hivandhepatitis.com.
Historicamente
as orientações para o tratamento antirretroviral têm recomendado a terapêutica
antirretroviral de combinação (TAR), que consiste na toma de dois inibidores
nucleósidos/nucleótidos da transcriptase reversa (INTR) com um terceiro
medicamento de uma classe diferente, como da classe dos inibidores da
transcriptase reversa não-nucleósidos (ITNNR) ou dos inibidores da protease.
Os INTR
causam efeitos secundários e toxicidades em alguns doentes, contudo, com a chegada
de novas classes de medicamentos antirretrovirais, é possível uma flexibilidade
em construir regimes de tratamento sem INTR.
Um estudo apresentado durante a
conferência demonstrou que um regime de tratamento sem INTR, raltegravir (Isentress®) com darunavir potenciado (Prezista®) funcionou tão bem como a
terapêutica antirretroviral com o INTR tenofovir e FTC (os fármacos do Truvada®) em pessoas que iniciaram o
tratamento antirretroviral pela primeira vez.
O ensaio,
conduzido em 15 países europeus, envolveu 805 doentes seropositivos para o VIH
que não tinham anteriormente iniciado tratamento antirretroviral. Os
participantes foram randomizados para tomar 400 mg de raltegravir duas vezes ao
dia ou Truvada® uma vez ao dia, ambos
com darunavir potenciado com ritonavir. Foram seguidos durante 96 semanas.
Os
investigadores definiram critérios para falência do tratamento, que incluiu
ter-se de alterar o tratamento devido à resposta insuficiente antes das 32
semanas e aumento da carga viral acima de 50 cópias/ml após a semana 32. Às 96
semanas, e de acordo com estes critérios estabelecidos, o raltegravir
demonstrou não ser inferior ao Truvada®.
A probabilidade de ir ao encontro de um ou mais critérios foi de 17% para o
raltegravir e de 14% para o Truvada®,
mas esta diferença não teve significado estatístico.
Baseados
nestes resultados, os investigadores concluíram que o raltegravir com darunavir/ritonavir
“representa uma alternativa” ao
tenofovir/FTC com darunavir/ritonavir.
Tratamento antirretroviral – nova classe de medicamentos 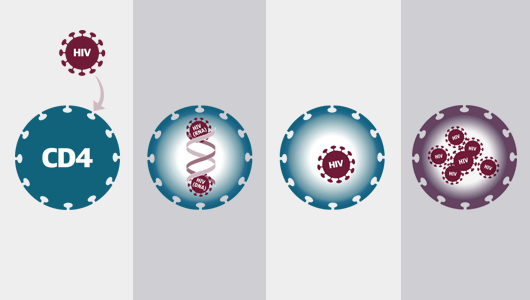
Detalhes
dos folhetos da NAM sobre “Como funciona o tratamento”, que demonstram as
diferentes etapas do ciclo de vida do VIH onde os medicamentos antirretrovirais
atuam. Consulte a página www.aidsmap.com/thebasics
O tratamento antirretroviral
combina fármacos de diferentes classes, que interferem nas diferentes etapas do
ciclo de vida do vírus, contudo, não há nenhum medicamento que interfira na primeira
etapa – a ligação inicial do vírus às células hospedeiras.
A conferência ouviu que a
combinação terapêutica usando o novo inibidor de ligação demonstrou ser seguro
e eficaz, oferecendo a promessa de uma nova classe de medicamentos
antirretrovirais que podem ser particularmente benéficos para pessoas com resistências
múltiplas aos medicamentos atualmente disponíveis.
Um estudo multinacional
que avaliou a segurança e eficácia do tratamento com o inibidor conhecido por BMS-663068
envolveu 253 pessoas experimentadas no tratamento. Os participantes tinham uma média
de contagem de células CD4 de cerca de 230 células/mm3 e muitos dos
doentes, que tinham recebido previamente tratamentos de primeira e segunda
linha, tinham tido falência terapêutica.
Cerca de
metade dos participantes tinha infeção pelo VIH com pelo menos uma mutação
resistente, mas para que fossem incluídos no estudo tinham de ter infeção por
um vírus sensível aos medicamentos raltegravir (Isentress®), tenofovir (Viread®,
também presente em algumas co formulações) e atazanavir (Reyataz®).
Os
participantes foram randomizados para cinco grupos, quatro grupos sob
diferentes doses do medicamento em estudo e um grupo de controlo sob atazanavir
potenciado com ritonavir. Todos os grupos também tomaram raltegravir e
tenofovir.
Na semana 24,
todos os grupos com diferentes doses tinham resultados semelhantes: 80% das
pessoas sob 400 mg duas vezes ao dia, 69% sob 800 mg duas vezes ao dia, 77% sob
600 mg uma vez ao dia e 72% sob 1200 mg duas vezes ao dia tinham carga viral
abaixo de 50 cópias/ml, comparados com 75% no braço de controlo com atazanavir.
O BMS-663068 foi
na generalidade bem tolerado em todas as dosagens estabelecidas e não ocorreram
questões de segurança.
Prognóstico de cancros 
Diapositivos
da apresentação de Anna Coghill, do US
National Cancer Institute, durante o CROI 2014.
A mortalidade relacionada com o cancro
é elevada nas pessoas que vivem com VIH em comparação com as pessoas
seronegativas, segundo demonstra uma investigação norte-americana.
Os
investigadores não têm certeza das razões mas pensam que as diferenças nos
cuidados de saúde e um efeito relacionado com o VIH podem estar nas causas.
Muitas pessoas que vivem
com VIH têm agora uma esperança média de vida normal. Contudo,
investigações anteriores concluíram que as taxas de alguns tipos de cancros não relacionados com
SIDA são superiores em pessoas com VIH em comparação com a população geral.
Tendo isto em
conta, os investigadores pretendiam observar se a infeção pelo VIH tinha impacto
na sobrevivência após o diagnóstico de cancro.
Assim,
compararam as taxas de sobrevivência entre pessoas com VIH e pessoas sem
infeção pelo VIH após o diagnóstico de 14 tipos de cancro comuns: orofaríngeo, colon e reto, anal, fígado, pâncreas, laringe, pulmão, melanoma, mama, colo do útero, próstata, renal &
pélvico, linfoma de hodgkin e linfoma difuso de células B.
As taxas de
mortalidade foram elevadas entre as pessoas a viver com VIH que tinham sido
diagnosticadas com nove destas neoplasias. Para o cancro da mama, o risco foi
elevado a 270%; o risco aumentou até 80% para o cancro da próstata e até 25%
para o cancro no pulmão.
Mas porquê? O
rastreio inadequado e baixas taxas de referenciação para tratamento podem
explicar as diferenças. Os delegados da conferência também especularam sobre as
fracas respostas à quimioterapia e à desistência dos cuidados de saúde do VIH como
possíveis causas.
|











Acompanhe a NAM pelo Facebook: esteja actualizado com todos os projectos, recentes resultados e novos desenvolvimentos que estão a acontecer no mundo da NAM.
Siga a NAM pelo Twitter para aceder às notícias dos nossos editores, que irão acompanhar os principais temas da conferência à medida que vão sendo divulgados. As nossas notícias têm ligação em www.twitter.com/aidsmap_news e, também, através de mensagens pelo www.twitter.com/aidsmap.
Siga todas as notícias da conferência ao subscrever o nosso formato RSS.